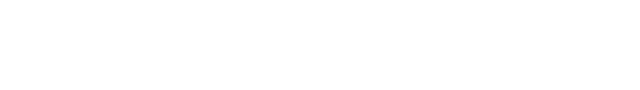糖尿病的干细胞疗法
您想从根本上改善您已经放弃的糖尿病治疗吗?
目录
- 干细胞治疗糖尿病的例子
- 糖尿病的一般治疗方法(保险治疗)
- 对抗糖尿病本院治疗详情
- 干细胞治疗糖尿病有效性背后的理论
- 干细胞可有效治疗糖尿病的理论
- 关于干细胞治疗糖尿病效果的证据、研究和论文
- 关于糖尿病的干细胞治疗
- 糖尿病并发症
干细胞治疗糖尿病的例子
在哈佛大学,我们正在进行糖尿病干细胞疗法的研究。我将解释实际描述该研究的视频。
以下是视频的日语翻译(摘要)。
我们的身体由 35 万亿个细胞组成,这些细胞构成了我们的脑细胞和皮肤细胞。虽然它们不同,但它们最初都是由一个细胞组成的。
糖尿病影响着美国大约10%的人口,哈佛干细胞研究所开展糖尿病的基础研究。糖尿病是由于胰腺β细胞无法正确控制血糖水平引起的。当我们摄入碳水化合物或糖时,糖会进入血液,胰腺的β细胞开始产生胰岛素,这是一种调节血糖水平的激素。
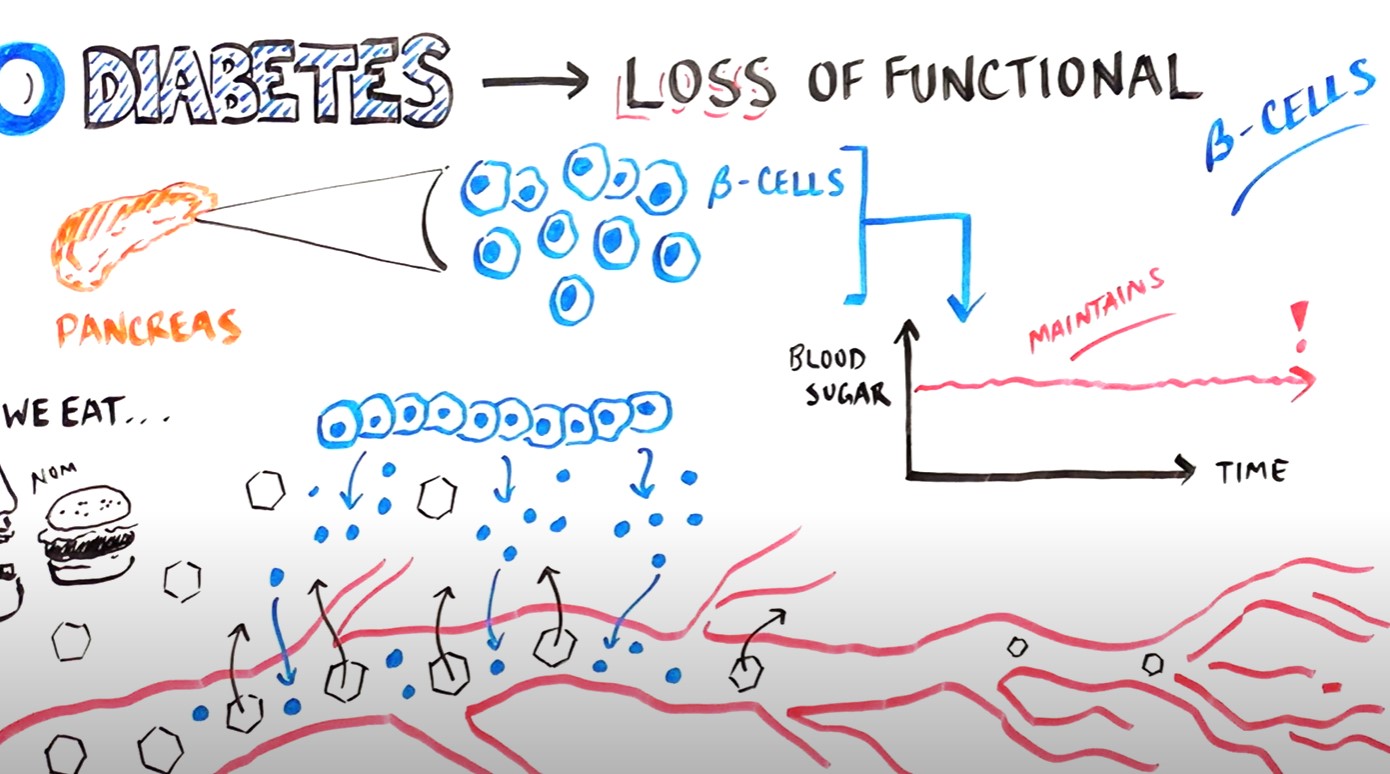
胰腺的β细胞就像空调一样,在血糖水平高时产生胰岛素。在 II 型糖尿病中,胰腺的 β 细胞无法发挥作用,无法产生足够的胰岛素。胰岛素不足会导致血糖水平升高,从而损害其他器官。如果不及时治疗,可能会导致死亡。
尽管目前正在使用直接注射胰岛素,但这些治疗方法与正常、健康的胰腺β细胞治疗不同。

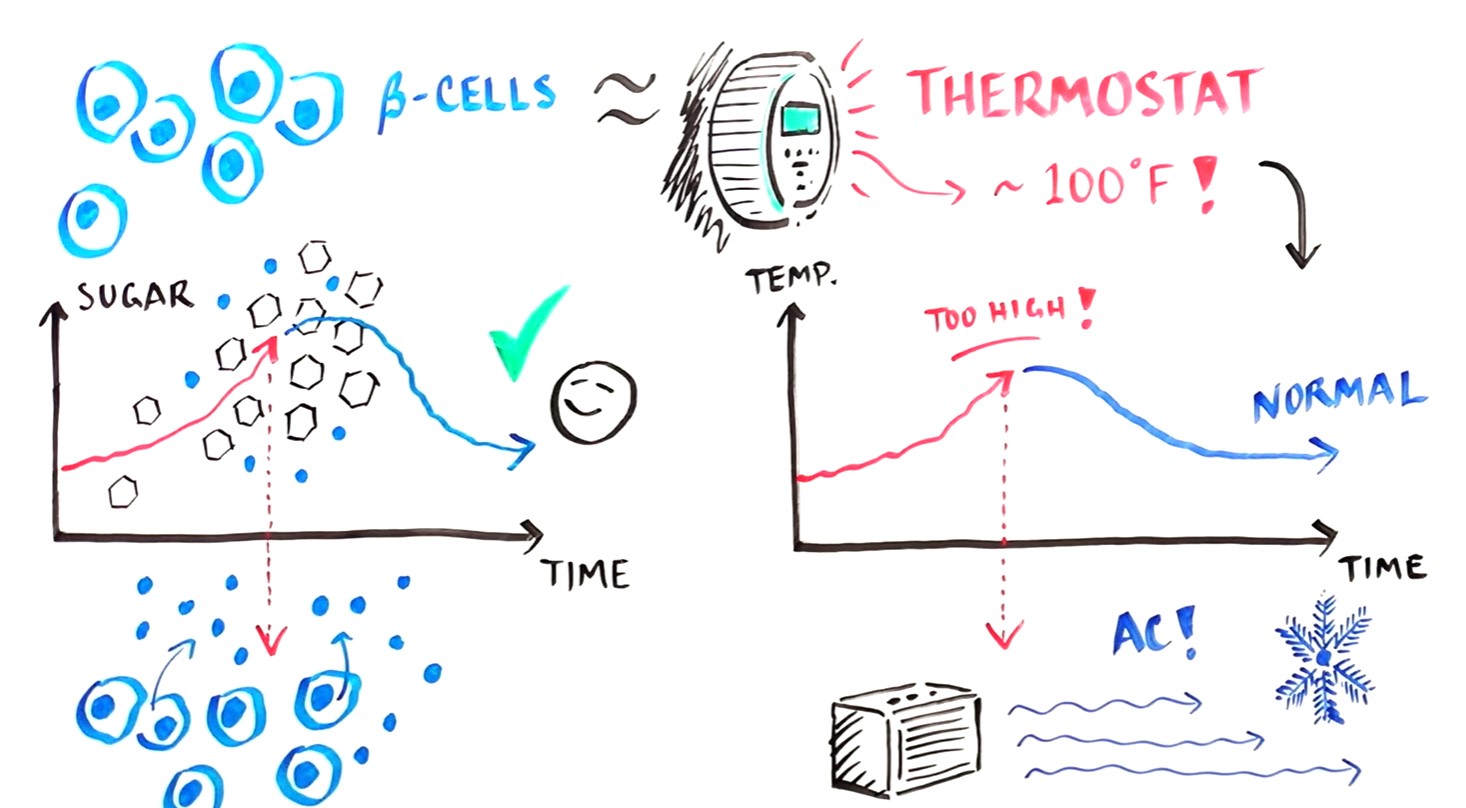
在这里,我们又回到了由单个细胞产生的情况。胰腺β细胞也由一种常见细胞制成。因此,通过操纵产生细胞的胚胎中的基因,通过组合特定序列,有可能产生正常的胰腺β细胞。
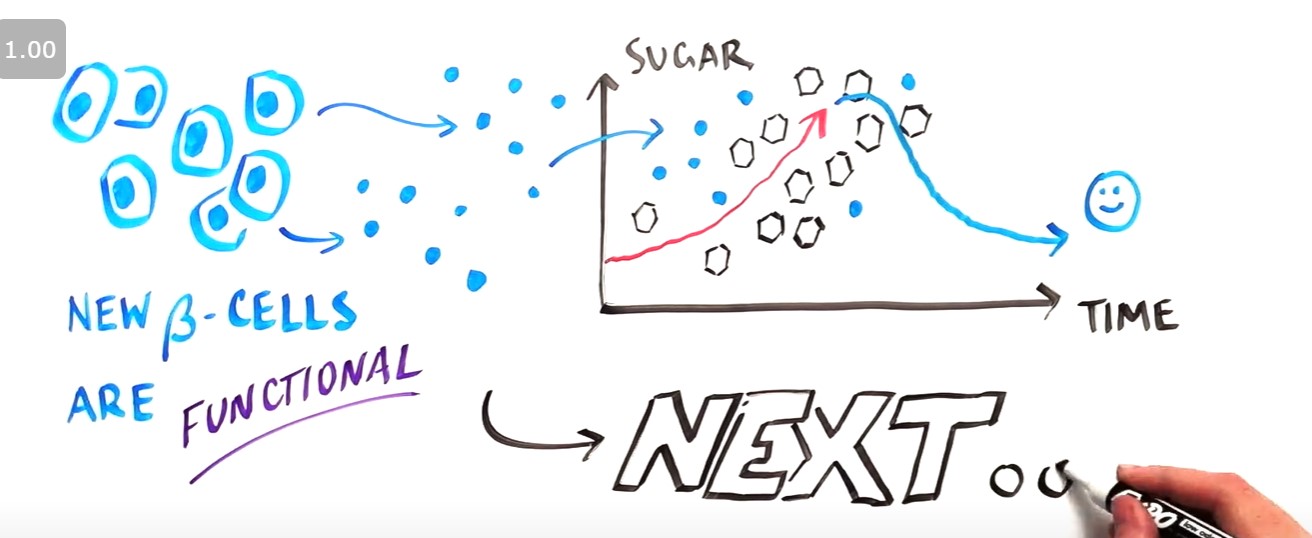
现在我们能够创建新的、功能正常的胰腺β细胞,我们解决了下一个挑战:如何将这些细胞融入体内。首先,这些细胞需要在体内保持活力并免受免疫系统的影响。因此,为了更有效地将这些融入体内,哈佛干细胞研究所花费了10年的时间研究和使用干细胞疗法。
我们仍然不完全了解一个细胞是如何形成 35 万亿个细胞的。然而,利用干细胞,可以重新编程与胚胎干细胞非常相似的细胞,并且这些新的干细胞有能力产生人体内所有类型的细胞。由于所产生的细胞与原始患者的基因相同,因此该方法可用于产生几乎无限数量的患病细胞。尽管还需要进一步研究,但这可能是一种突破性的治疗方法。
糖尿病的一般治疗方法(保险治疗)
治疗一般按以下方式进行:
- 饮食疗法
- 运动疗法
- 减肥
- 教育
- 注射胰岛素治疗1型糖尿病
- 通常是口服药物,有时是注射胰岛素或其他治疗 2 型糖尿病的药物
饮食、运动和教育是治疗的基础,也是轻度糖尿病患者的首要建议。如果您超重,减肥也很重要。如果生活方式改变后血糖水平仍然很高、血糖水平非常高或者患有 1 型糖尿病,则也需要药物治疗。即使您患有糖尿病,如果您控制血糖水平,则出现并发症的可能性较小,因此目标是尽可能保持血糖水平接近正常。
我院糖尿病治疗
在我们医院,我们使用骨髓干细胞和造血干细胞治疗糖尿病。干细胞疗法是从患者自身骨髓中采集骨髓干细胞和造血干细胞,并通过静脉注射回患者体内的方法。干细胞采集当天即可完成,无需住院。
我们医院还提供家庭医疗服务,我们的医生会前往患者家中。我们医院的优势在于我们可以接待任何类型的患者。
许多患者混淆了骨髓抽吸/采集和脊髓穿刺,以为脊髓穿刺是获取骨髓干细胞的方法。
干细胞治疗糖尿病有效性背后的理论
使用干细胞的治疗具有三种特定效果。
- 旁分泌作用:干细胞释放的细胞因子,炎症反应过程中释放的物质,可以治愈受损的细胞。
- 免疫调节作用:干细胞可以成为免疫系统细胞并抑制炎症反应。除了这些作用之外,干细胞还可以替代不再能够正常发挥功能的受损细胞。
- 通过改善血流改善新陈代谢:施用骨髓干细胞可改善新陈代谢并改善流向大脑的血液。事实证明,骨髓干细胞还具有将血液再循环至大脑的能力。
干细胞可有效治疗糖尿病的理论
糖尿病是一种胰腺中胰岛中分泌胰岛素的 β 细胞受损并且不再能够产生胰岛素的疾病。 II 型糖尿病会导致一种称为胰岛素抵抗的疾病。胰岛素抵抗是指尽管胰腺将胰岛素分泌到血液中,但靶器官对胰岛素的敏感性降低,从而使其吸收效率降低的情况。 I型糖尿病的特点是胰岛素感应功能完全丧失,而II型糖尿病的特点是胰岛素抵抗,即敏感性下降。因此,通过将干细胞注射到胰腺受损的β细胞中,其机制是取代能够产生胰岛素的细胞并使其再生。
干细胞还被证明可以提高肌肉等细胞的胰岛素敏感性,并改善 2 型糖尿病。
关于干细胞治疗糖尿病效果的证据、研究和论文
干细胞源自您自身的细胞,可以变成各种细胞。因此,干细胞疗法可以用正常细胞替代改变的神经细胞,并抑制炎症反应,因此可以说是从根本上治疗疾病的手段。此外,由于它是静脉注射,因此给药相对容易,使其成为一种创新的治疗方法。
关于糖尿病的干细胞治疗
I 型糖尿病的干细胞治疗
1.什么是 I 型糖尿病?
1 型糖尿病的特点是胰岛内分泌胰岛素的 β 细胞永久性破坏。患者通常会失去超过 80% 的 β 细胞,导致无法产生胰岛素并正确调节血浆葡萄糖水平。 1 型糖尿病中的 β 细胞破坏通常是由自身免疫机制引起的。
2. I型糖尿病可以通过使用骨髓干细胞来治愈
I 型糖尿病会导致胰腺 β 细胞功能半永久性丧失,因此针对丧失的 β 细胞进行基于细胞的治疗是可能的。骨髓干细胞可以通过用骨髓干细胞替代不再能够产生胰岛素的受损胰腺细胞,使其再次产生胰岛素来治疗 I 型糖尿病。
我们将介绍一项实验,该实验将从14名男性和女性身上采集的骨髓干细胞注射到患有I型糖尿病的小鼠体内,结果证实其功能得到改善。 14 名患者中有 9 名的骨髓干细胞能够再生功能失调的胰腺 β 细胞,并改善 I 型糖尿病小鼠的血糖水平。
此外,已证实,当干细胞治疗与胰岛素治疗联合时,与不联合治疗时相比,HBA1c降低,低血糖风险降低。
干细胞疗法治疗 T1DM 的功效和安全性:更新的系统评价和荟萃分析
1.什么是II型糖尿病?
II 型糖尿病是由于代谢异常而导致的最常见的与生活方式相关的疾病。糖尿病有哪些类型?糖尿病有两种类型:I型和II型。 I 型糖尿病是先天性的,而被称为生活方式疾病的糖尿病是 II 型糖尿病。 II型糖尿病是一种由于遗传和环境因素的共同作用,胰岛素标记组织中的胰岛素抵抗增加,导致胰腺中的β细胞无法正常分泌胰岛素时发生的疾病。
2. II型糖尿病可以通过使用骨髓干细胞来治愈
事实上, II型糖尿病可以通过静脉注射BM-MSC(骨髓干细胞)来治愈。在这里,我们实际上移植了自体骨髓来源的单核细胞(ABM-MNC)(自体=来自自体组织)来治疗II型糖尿病,并检查了胰岛素需求量、体重、HbA1c(血红蛋白水平)和C-我们将介绍一项研究,该研究调查了胰岛素敏感性等代谢指标的变化,并证明静脉注射BM-MSC(骨髓干细胞)可以改善II型糖尿病。有点复杂,但请耐心等待。
该研究针对 7 名患有 II 型糖尿病五年以上、正在服用胰岛素和口服糖尿病药物且 HbA1c 水平为 7.5% 或更低的患者进行。从治疗开始后的 6 个月内每月跟踪一次实验结果。
结果, 7 名患者中有 6 名能够在开始干细胞给药后 6 个月内将胰岛素需求量减少 51%。 C 肽反应也有所增加,胰岛素敏感性也显着提高。上述结果表明,通过静脉注射BM-MSC(骨髓干细胞)可以改善II型糖尿病。
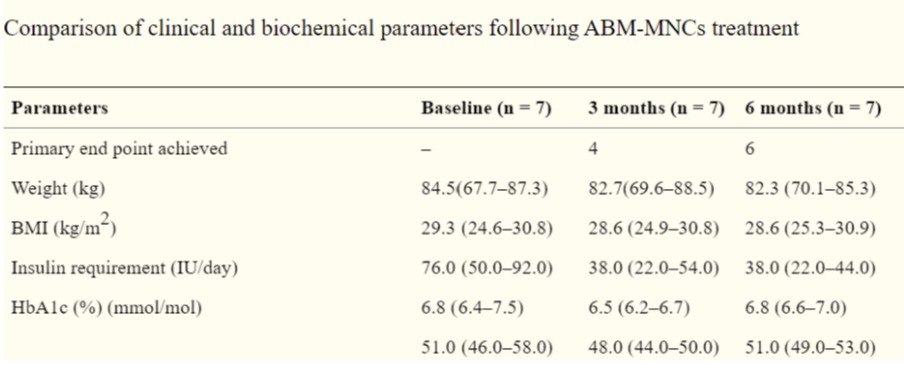
达到的主要终点:达到的主要终点。
重量: 重量
胰岛素需求: 胰岛素需求
HbA1c:血红蛋白水平
与基线(初始)相比,6 个月后,我们发现体重、BMI 和胰岛素需求量有所下降。患者将 Hba1c 水平维持在 53% 以下,并减少胰岛素需求。胰岛素是一种由胰岛中的 B 细胞分泌的激素,当餐后血糖水平(血糖水平)升高时,它可以降低血糖水平。如果胰岛素不分泌,血糖水平就不会下降,导致高血糖和糖尿病。
干细胞给药降低了体重和BMI,因此可以说干细胞给药还具有减肥效果。
糖尿病并发症
①成人干细胞治疗糖尿病视网膜病变
1.糖尿病视网膜病变(DR)是成人失明的主要原因
您是否知道糖尿病如果恶化会导致并发症?糖尿病视网膜病变(DR)是一种糖尿病并发症。如果并发症不及时治疗,可能会导致失明。事实上,糖尿病视网膜病变(DR)是成人失明的主要原因之一。然而,据说干细胞可以治愈糖尿病。近年来,来自脂肪组织和骨髓的间充质干细胞(MSC)已被研究作为糖尿病视网膜病变(DR)的新疗法。糖尿病视网膜病变 (DR) 是糖尿病的一种并发症,会导致视网膜感光组织中的血管受损。糖尿病视网膜病变(DR)分为两个阶段:非增殖性DR(NPDR)和增殖性DR(PDR)。虽然糖尿病视网膜病变 (DR) 的后期可以进行治疗,但目前早期阶段患者唯一可用的治疗策略是控制血糖和血压的危险因素。等到情况变得更糟时就太晚了。您想从根本上治疗糖尿病吗?
2.什么是骨髓间充质干细胞 (BM-MSC) 治疗?
用于治疗糖尿病的干细胞有多种类型。目前,骨髓间充质干细胞(BM-MSC)、脂肪干细胞(ASC)和诱导多能干细胞(iPSC)等各种干细胞正在研究作为糖尿病视网膜病变(DR)的再生医学努力。你们中的许多人可能听说过脂肪干细胞(ASC)和骨髓间充质干细胞(BM-MSC)。脂肪干细胞 (ASC) 和骨髓源性间充质干细胞 (BM-MSC) 是间充质干细胞 (MSC) 的类型,在视网膜再生和恢复方面显示出良好的前景。使用骨髓间充质干细胞 (BM-MSC),特别是人类 CD34+ 细胞,已被证明可用于治疗人类视网膜血管疾病。干细胞用途广泛,可以变成任何类型的细胞。将玻璃体内骨髓间充质干细胞(BM-MSCs)注射到视网膜内层,分化为视网膜内皮细胞,通过改善糖尿病性视网膜病变(DR)等缺血性血管损伤来提高视力,有报道可以恢复。换句话说,干细胞可以替代视网膜中受损的细胞,成为正常细胞。你不觉得这是一种前所未有的根本治疗方法吗?
此外,在视网膜缺血再灌注损伤大鼠中仅注射人CD34+细胞的组以及不仅注射人CD34+细胞而且注射骨髓间充质干细胞的组中,视网膜脉管系统中的定植率较低注射细胞(BM-MSC)后,增加了大约两倍。换句话说,据报道,骨髓间充质干细胞(BM-MSC)在联合注射时可以增加人类 CD34+ 细胞的定植率。干细胞不仅可以变成任何类型的细胞,还可以提高其他细胞的附着率。它确实是一种多功能细胞。
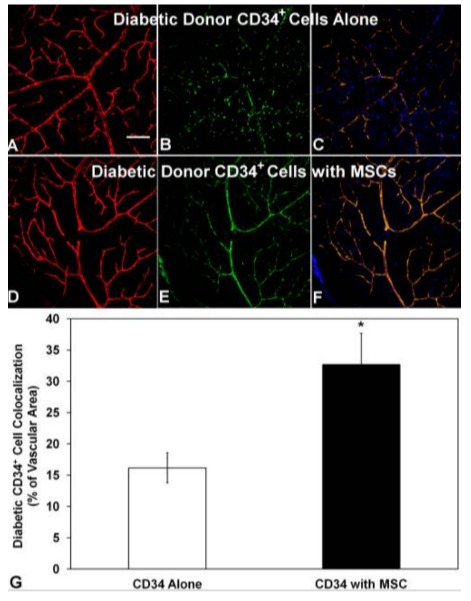
A~C:仅注射人CD34+细胞的组
D~F:同时注射人CD34+细胞和间充质干细胞(MSC)的组。
3.糖尿病视网膜病变 (DR) 的干细胞治疗结果
下面是实验结果。我们在再灌注第 7 天将 ASC(脂肪干细胞)注射到视网膜缺血再灌注损伤的大鼠中,并评估其治疗潜力。 (图A)绿色和黄色是口服蛋白质。你不觉得黄色是比绿色更清晰的颜色,而且不清晰的地方也更少吗?我们还研究了视网膜缺血再灌注损伤中 B 波(对光的敏感性)的振幅(图 B)。CD140b 是一种与表面抗原结合的单克隆抗体),在脂肪干细胞注射组中升高,表明CD140b 改善了视觉功能。干细胞在某些条件下可以发挥作用。
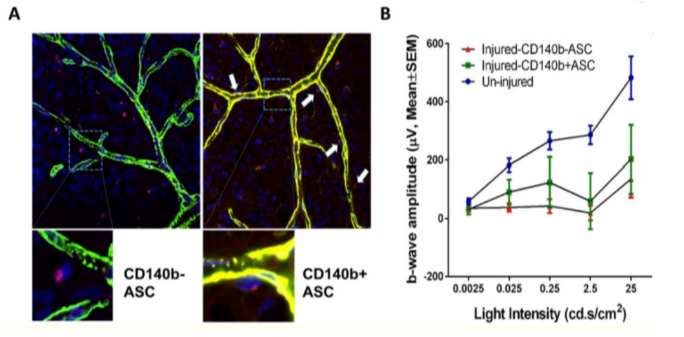
A:CD140b-ASC(左)和 CD140b + ASC(右)
我们在再灌注第 7 天将 ASC(脂肪干细胞)注射到视网膜缺血再灌注损伤的大鼠中,并评估其治疗潜力。
B:显示视网膜缺血再灌注损伤时B波(对光的敏感性)的振幅。
我们发现 CD140b+ ASC 比 CD140b- ASC 更能改善视觉功能
成人干细胞治疗糖尿病视网膜病变
循环单核祖细胞:亚群在视网膜血管损伤修复中的独特作用
玻璃体内骨髓间充质干细胞对链脲佐菌素诱导的糖尿病大鼠视网膜电生理的影响
② 干细胞治疗糖尿病足病变
1.糖尿病并发症之一——糖尿病足溃疡(DFU)是什么?
您是否知道糖尿病如果恶化会导致并发症?糖尿病足溃疡(DFU)是糖尿病足截肢前发生的严重糖尿病并发症。如果溃疡恶化,可能会导致足部截肢。从技术上讲,糖尿病足溃疡(DFU)被定义为糖尿病患者脚踝以下发生的损伤。据说,每30秒就会发生一次因糖尿病并发症而导致的足部截肢,其中84%是由于糖尿病足溃疡(DFU)造成的。也就是说,因糖尿病引起的并发症而导致足部截肢的案例不少。因此,我们想引入干细胞治疗。近年来,干细胞疗法已成为治疗糖尿病足溃疡(DFU)的新疗法。干细胞可以变成各种类型的细胞,因此它们可以成为参与伤口愈合的细胞,例如免疫调节、血管生成(通过从现有血管生长形成新血管)和神经再生,加速这一过程成为可能。换句话说,干细胞可以治愈糖尿病并发症。接下来我想介绍一份通过干细胞治疗确实改善糖尿病的报告。
2.介绍一篇论文,报告干细胞疗法经过 7 次静脉注射后糖尿病得到缓解。
在这里,我想介绍一篇论文,报道干细胞疗法经过七次静脉注射后糖尿病得到缓解。这会很长,但请耐心等待。 2017 年,我们使用数据库筛选了 256 篇文章,并检查了描述干细胞疗法治疗糖尿病足溃疡 (DFU) 的文章。在256篇文章中,我们进行了二次筛选,最终调查了89篇初步研究论文。这些研究中超过一半使用骨髓源性间充质干细胞 (BM-MSC),约 30% 使用外周血源性间充质干细胞 (PB-MSC)、脂肪源性干细胞 (ADSC) 和脐带血干细胞脐带间充质干细胞。每项临床试验中约 10% 使用了间充质干细胞 (hUC-MSC)。在临床试验中,这些干细胞最常通过肌肉注射进行局部给药,86%的研究使用皮下或皮内注射等注射方式。局部给药具有风险低、成本低的优点。对于局部给药,当施用至少 1 x 10^6 细胞时,伤口愈合存在显着差异。全身给药比局部给药具有更高的保留率。在全身给药方面,多次静脉注射MSC(间充质干细胞)对血糖(糖)稳态有积极作用,两次给药后血糖水平逐渐降低,七次给药后我的糖尿病完全缓解。行政。换句话说,通过静脉注射干细胞可以改善糖尿病。
干细胞疗法与传统疗法相比的优势
给自己注射胰岛素只是一种临时治疗方法,可以认为是对症治疗。目前,唯一能做的就是减缓糖尿病的进展。另一方面,利用干细胞治疗可以使胰腺再生,从根本上治愈糖尿病。此外,由于干细胞疗法是静脉注射,因此可以相对容易地进行,使其成为一种革命性的治疗方法。
干细胞治疗糖尿病的过程
我们将解释在我们医院的治疗过程。一般程序是首先采集患者的骨髓,然后通过静脉滴注将干细胞移植到静脉中。进行1次治疗,三个月后评估治疗效果,决定后续治疗。我们将根据患者病情灵活应对。
干细胞疗法治疗糖尿病的临床效果有希望
论文展示了以下效果:
-
- HbA1c(血糖水平)值已恢复正常
- 无需注射胰岛素
- 减轻体重和BMI并具有节食效果
- 并发症是可以预防的
- 改善胰岛素敏感性
1.糖尿病的类型
糖尿病前期
糖尿病前期是一种血糖水平高于正常但不会导致糖尿病的疾病。
适用范围
空腹血糖水平在 100 至 125 mg/dL 范围内,或糖耐量试验后 2 小时血糖水平在 140 至 199 mg/dL 范围内
1型糖尿病
在 1 型糖尿病中,人体的免疫系统会攻击胰腺中产生胰岛素的细胞,导致超过 90% 的细胞被破坏且不可逆转,导致胰腺几乎不产生胰岛素。大约 5-10% 的糖尿病患者患有 1 型糖尿病。许多患者在 30 岁之前就出现症状。
2型糖尿病
在2型糖尿病中,胰岛素通常由胰腺产生,在早期阶段,胰岛素可能高于正常水平。然而,它们对胰岛素的作用产生抵抗,仅靠身体的胰岛素无法满足身体的需要。随着疾病的进展,胰腺产生胰岛素的能力变得越来越差。
它通常发生在30岁以上的人群中,并且患者数量随着年龄的增长而增加。大约 26% 65 岁以上的人患有 2 型糖尿病。 (根据默沙东手册)2型糖尿病也有遗传倾向。
肥胖是一个主要危险因素,80-90% 的 2 型糖尿病患者患有肥胖症。肥胖会导致胰岛素抵抗,需要大量的胰岛素来维持正常的血糖水平。
2.糖尿病流行病学
2014年,18岁以上成年人中有8.5%患有糖尿病。 2016年,糖尿病是160万人死亡的直接原因,2012年,高血糖是另外220万人死亡的直接原因。
2000 年至 2016 年间,糖尿病导致的过早死亡率增加了 5%。在高收入国家,糖尿病导致的过早死亡率从 2000 年至 2010 年有所下降,但从 2010 年至 2016 年有所上升。在低收入和中等收入国家,糖尿病的早期死亡率在这两个时期都有所增加。
相比之下,从 2000 年到 2016 年,30 岁至 70 岁之间死于四种主要非传染性疾病(心血管疾病、癌症、慢性呼吸道疾病或糖尿病)中的任何一种的几率在全球范围内下降了 18%。
3.糖尿病状况
在1型和2型糖尿病中,代谢异常的程度各不相同,并且病情随着时间的推移而变化。下图1显示了病因分类与病理状态的关系,需要注射胰岛素的情况称为胰岛素依赖状态,其他情况称为胰岛素非依赖状态。

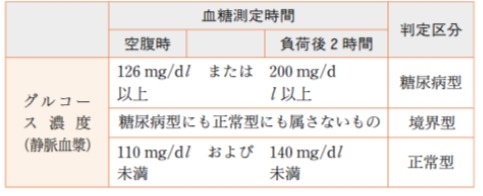
糖尿病还根据口服葡萄糖耐量试验(OGTT)分类如下。
① 糖尿病型
清晨空腹血糖水平为 126 mg/dl 或更高,75g OGTT 持续 2 小时或更长时间为 200 mg/dl 或更高,或临时血糖水平为 200 mg/dl 或更高。
②普通型
如果清晨空腹血糖水平低于 110mg/dl,并且在 75gOGTT 时持续 2 小时或更长时间低于 140mg/dl
③边界类型
不属于糖尿病型或正常型的人
四。糖尿病的原因
要了解糖尿病,您首先需要了解葡萄糖在体内的正常处理方式。
胰岛素如何发挥作用
胰岛素是一种来自位于胃后面和下方的腺体(胰腺)的激素。
- 胰腺将胰岛素分泌到血液中。
- 胰岛素循环并允许糖进入细胞。
- 胰岛素会减少血液中的糖含量。
- 当血糖水平下降时,胰腺的胰岛素分泌也会下降。
葡萄糖的作用
葡萄糖(糖)是构成肌肉和其他组织的细胞的能量来源。
葡萄糖有两个主要来源:食物和肝脏。
糖被吸收到血液中,并在胰岛素的帮助下进入细胞。
您的肝脏储存并产生葡萄糖。
当血糖水平较低时,例如当您有一段时间没有进食时,肝脏会将储存的糖原分解为葡萄糖,以将血糖水平保持在正常范围内。
1 型糖尿病的原因
1 型糖尿病的确切原因尚不清楚。众所周知,免疫系统通常会对抗有害细菌和病毒,但也会攻击并破坏胰腺中产生胰岛素的细胞。这导致很少或没有胰岛素。糖没有被运输到细胞,而是在血液中积聚。
1 型被认为是由遗传易感性和环境因素共同引起的,但目前尚不清楚这些因素到底是什么。体重不被认为是 1 型糖尿病的一个因素。
糖尿病前期和 2 型糖尿病的原因
在糖尿病前期和可导致 2 型糖尿病的 2 型糖尿病中,细胞会对胰岛素的作用产生抵抗,而胰腺无法产生足够的胰岛素来克服这种抵抗。能量并没有被转移到需要的细胞,而是在血液中积聚。
遗传和环境因素也被认为在 2 型糖尿病的发展中发挥着作用,但发生这种情况的确切原因尚不清楚。尽管超重与 2 型糖尿病的发生密切相关,但并非所有 2 型糖尿病患者都超重。
五。糖尿病症状
糖尿病的症状取决于血糖水平升高的程度。有些人,尤其是糖尿病前期或 2 型糖尿病患者,一开始可能没有任何症状。 1 型糖尿病的症状出现得很快,而且往往更严重。
1 型和 2 型糖尿病的体征和症状包括:
- 口渴增加
- 尿频
- 极度饥饿
- 不明原因的体重减轻
- 尿液中存在酮(酮是肌肉和脂肪分解的副产品,当没有足够的胰岛素时会发生)
- 不适
- 超敏反应
- 视力模糊
- 频繁感染,例如牙龈或皮肤感染或阴道感染
6.糖尿病并发症
糖尿病会损害血管,导致血管变窄并限制血流。由于全身血管受到影响,糖尿病会出现各种并发症。患糖尿病的时间越长,血糖水平控制得越差,出现并发症的风险就越高。许多器官受到影响,但以下器官特别容易受到影响:
- 大脑(中风、阿尔茨海默氏痴呆、抑郁症)
- 眼睛(因糖尿病视网膜病变导致失明)
- 心脏(心脏病发作、心绞痛、动脉狭窄)
- 肾脏(糖尿病肾病引起的慢性肾脏疾病)
- 神经(由于糖尿病神经病变导致足部感觉丧失)
糖尿病患者特别容易受到细菌和真菌感染。
7.糖尿病的诊断
诊断方法包括以下几种:
糖化血红蛋白(A1C)测试
这项血液测试不需要空腹,可显示您过去 2-3 个月的平均血糖水平。它测量附着在血红蛋白(红细胞中的携氧蛋白质)上的血糖百分比。血糖水平越高,血红蛋白上附着的糖就越多。两次单独测试中的 A1C 水平为 6.5% 或更高表明您患有糖尿病。 A1C 为 5.7% 至 6.4% 表明处于糖尿病前期。任何低于 5.7 的值均被视为正常。
当A1C测试结果不一致、无法进行测试或存在某些情况可能导致A1C测试不准确时,可以使用以下方法。
随机血糖测试
随机抽取血液样本。无论您最后一次进食是什么时候,随机血糖水平高于 200 毫克每分升 (mg/dL) — 11.1 毫摩尔每升 (mmol/L) — 都表明患有糖尿病。
空腹血糖测试
禁食过夜后将采集血样。空腹血糖水平低于 100 mg/dL (5.6 mmol/L) 是正常的。空腹血糖水平为 100-125 mg/dL (5.6-6.9 mmol/L) 被认为是糖尿病前期。如果两次单独测试中的数值为 126 mg/dL (7 mmol/L) 或更高,则您患有糖尿病。
口服葡萄糖耐量试验
该测试涉及禁食过夜并测量空腹血糖水平。然后,您将喝一种加糖的液体,并在接下来的两个小时内定期检测您的血糖水平。血糖水平低于 140 mg/dL (7.8 mmol/L) 是正常的。 2 小时后读数高于 200 mg/dL (11.1 mmol/L) 表明患有糖尿病。读数为 140 至 199 mg/dL(7.8 mmol/L 至 11.0 mmol/L)表示糖尿病前期。